Ken Kalling
Kõige sagedamini tekib gangreen jalgadel. Juba minevikus teada olnud tõika kinnitab ka siinse artikli pealkiri, mis on pärit eesti rahvameditsiini botaanilisest andmebaasist HERBA. Raviks on rahvapärimuses soovitatud linnurohuteed.
Aitavad kirurgid ja antibiootikumid
Gangreen (muundkärbus) on paikne kudede hävimine, mida põhjustavad verevarustuse häired, kudede kahjustumine ja/või infektsioon. Kahjustatud piirkonnas värvub nahk esialgu lillakaks, siis mustaks. Kaasnevad valu ja palavik. Gangreen võib tabada ka siseorganeid, näiteks sapipõit või pimesoolt. Gangreenil leidub eri vorme, kärbuslike muutuste nimekirjast leiame teiste seast lamatised, Fournier’ tõve (urogenitaalpiirkonna kärbust tekitav bakteriaalne põletik) ja nooma (põseroiskkärbus). Saja aasta eest, kui eesti keeles kaalutleti, kas võtta kasutusele mõiste „põle“, räägiti ka haigemaja ja raukuse gangreenist.
Nüüdne meditsiinikirjandus nimetab kõigepealt kuiva gangreeni, mida põhjustavad arteriaalse vereringe häired (isheemia, hapnikunälgus). See kujuneb ajapikku ning sellest tingitud naha tumenemine on selgete piiridega.
On ka märg gangreen, mis tekib järsu verevarustusehäire tõttu, näiteks külmumine, põletus, muljumine vms. Siis on häiritud eeskätt veenide töö. Kahjustunud koes koguneb saastunud veri, järgnevad bakteriaalne põletik ja veremürgistus. Tuntud on ka gaasgangreen, mida põhjustab haava sattunud bakter Clostridium perfringens. Gaasgangreen on eluohtlik, vajab kiiret kirurgilist ravi. Juba kärbunud koed tuleb igal juhul eemaldada, varakult avastatud gangreeniohu raviks kasutatakse antibiootikume ja hüperbaarilist hapnikuteraapiat ning veresoontekirurgiat.
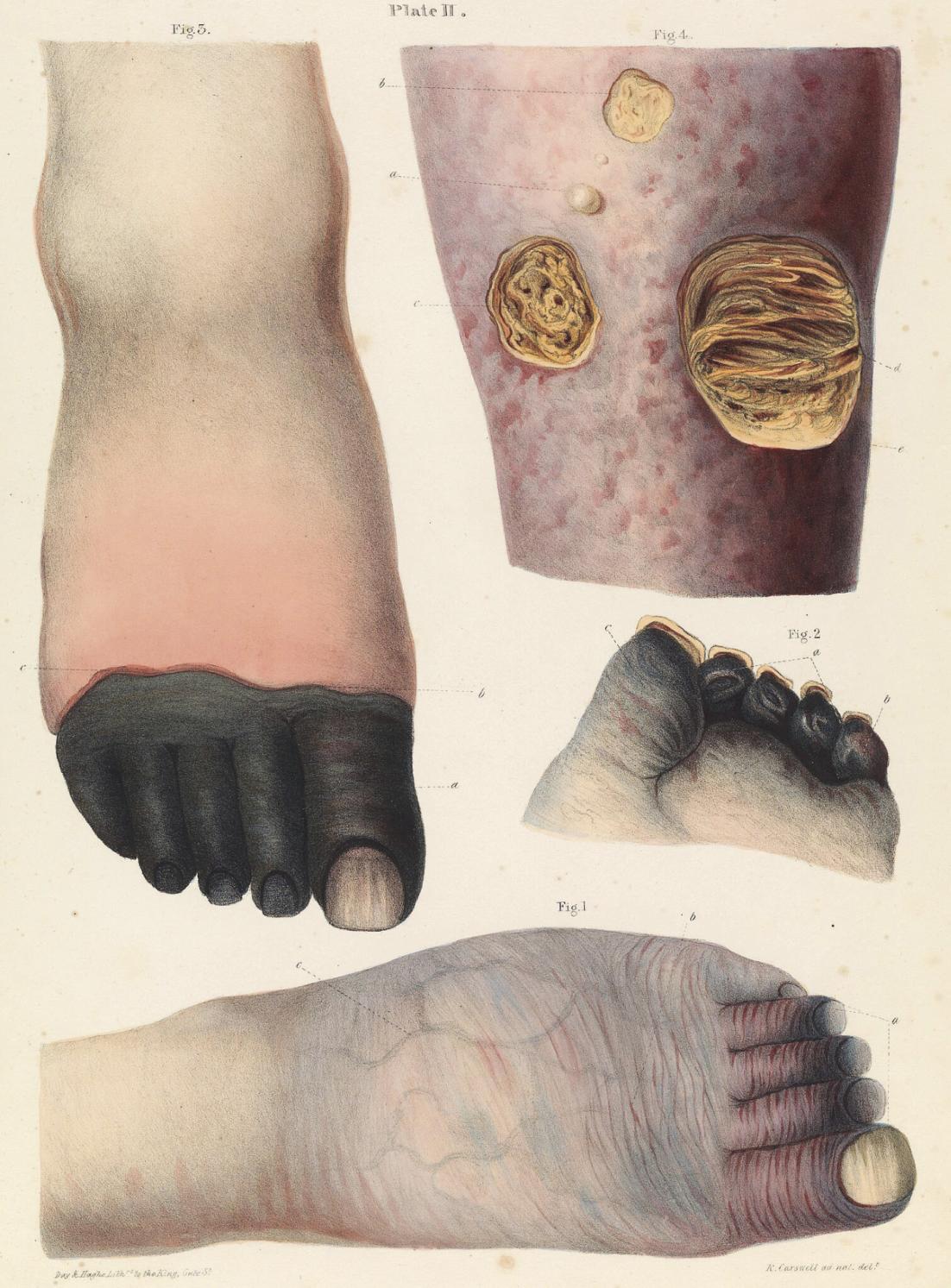
1830. aastatest pärit värvitahvlil on kujutatud gangreeni eri vorme. WELCOME IMAGE / WIKIPEDIA
Noad ja vaglad
Gangreeni kirjeldati juba antiikajal. Haigestunud jäse soovitati amputeerida. Seda protseduuri siiski kardeti, sest esialgu ei tuntud arterite ligeerimise (sulgemise) tehnikaid. Kärbunud kudede eemaldus taibati aga usaldada vakladele. Teati, et mõne kärbseliigi vastsed tarvitavad toiduks surnud kude. Selline „ravi“ oli tuntud veel 20. sajandil, kuni antibiootikumide kasutuselevõtuni. Tänapäeval vaglaravi taasavastatakse, sest see pakub muu hulgas lahendust ravimiresistentsete bakteritüvede vastu.
Artereid sulgevad klambrid, mis julgustasid amputeerima, võeti tarvitusele Rooma riigis. Taasavastas need 16. sajandi Prantsuse kirurg Ambroise Paré. Tol ajal oli amputeerimine üks välikirurgia peamisi valdkondi, kuna olid võetud kasutusele tulirelvad. Mürsukillud ja toonased aeglasemalt lendavad kuulid rebisid ja muljusid haavakudet (erinevalt seni kahju teinud terariistadest). Pealegi usuti, et haava sattunud püssirohujäägid tekitavad põletikku. Seda kardeti, niisiis algas amputeerimisnugade ja -saagide kuldaeg. Napoleoni sõjaväe kirurg Dominique Jean Larrey olevat ööpäevaga teinud 200 amputatsiooni. Milliseks kujunes amputeeritute saatus, ei ole täpselt teada, oletatakse, et nende elumus lahinguväljal oli suurem kui toonastes haiglates.
„Haigemaja gangreen“
19. sajandil põrkusid arstiabis kaks omavahel seotud suundumust: ühelt poolt suurenes haiglais patsientide hulk, seega oli neid asutusi hakatud rohkem usaldama, teiselt poolt kiskus haiglate mainet alla sanitaarolude halvenemine, seega suur suremus. Jutt käib ajast enne pisikuteooria sündi, kui haiglahügieen ei suutnud sammu pidada eri diagnoosidega patsientide arvu kasvuga. Niisiis oli haiglasse sattunud inimesel suur tõenäosus saada sealt endale veel mõni (uus) nakkus.
Nn haiglahaiguste alla kuulusid ka haavanakkused. Statistika näitab, et haiglais paranesid haavad 19. sajandi alguses paremini kui sajandi keskel, selleks ajaks märgatavalt edasi arenenud kirurgia hoolitsuse all. Ühtlasi märgati, et haavanakkused, olgu sünnitusjärgne palavik või gangreen, levisid epideemiana. Järelikult pidi tegemist olema millegi nakkuslikuga.
Inglise kirurg Joseph Lister oli pannud tähele, et erinevalt kinnistest luumurdudest kippusid lahtised riknema. Ta oli üks neist, kes juurdles, kuidas takistada „selle millegi“ haava sattumist. Lister lähtus Louis Pasteuri kindlaks tehtust, et käärimist ja roiskumist põhjustavad mikroorganismid. Pasteuri hinnangul oli gangreen inimkehas kõige ilmselgem roiskumise analoog. Seda kinnitas juba hiliskeskajal kasutusele tulnud gangreeni nimetus, mis kreeka keeles tähendab mädanemist. 1865. aastal asus Lister haavu ja instrumente määrima karboolhappega, seni oli selle ainega immutatud puitu mädanemise vastu ja desinfitseeritud kanalisatsiooni. Meetod osutus edukaks.
1878. aastal näitas Rudolph Virchow, et septitseemial (veremürgistus), abtsessil (mädanik) ja gangreenil on eri põhjustajad. See oli tähtis teoreetiline üldistus, edaspidi usuti eri diagnooside taga olevat spetsiifilised mikroorganismid. Samal ajal aitas gangreeni olemust mõista teine tuntud saksa arst Rudolf Virchow, kelle patoloogiaõpetuses said tähtsa koha vereringehäired ja mehaanilised koekahjustused.
Gaasgangreen
1892. aastal leiti kärbuslikust haavast gaasgangreeni tekitaja, grampositiivne anaeroobne bakter. Haava satub see mullast. Gaasgangreen koormas esimese maailmasõja ajal sõjakirurge. Sakslased kaotasid seetõttu 100 000 meest, see oli kümnendik haavadesse surnutest. Lääneliitlaste allikad on oma kaotustena maininud veidi tagasihoidlikumaid arve. Tegemist oli võika nähtusega, sest tõbe põhjustav bakter oli aktiivne ka surnukehades. Need paisusid nii, et ei mahtunud kirstudesse.
Nüüd sai eriti oluliseks juba Napoleoni-aegadest tuntud metoodika, mis püüdis võimalikult kiiresti eraldada haavast kõik kahjustunud koed. Peale selle töödeldi haava toonaste bakterivastaste vahenditega. Et bakter ei jõuaks haavas paljunema hakata, tuli kiirendada haavatute evakuatsiooni ja rindelähedast ravi. Et mitte soodustada anaeroobse „elu“ teket haavades, jäeti need esialgu sulgemata ja lahastamata, tekkisid meetodid, mismoodi haavu õhutada.
Pärast antibiootikumide kasutuselevõttu teise maailmasõja ajal tuli gaasgangreeni ette märgatavalt vähem, Vietnami sõjas üksnes tühisel määral. Ent see haigus on praegugi proovikivi tsiviilkatastroofide ajal, näiteks kolmanda maailma maavärinaohvrite puhul. Kui jätta gaasgangreen ravimata, on see alati letaalne, kuid eeskujuliku ravi (sh kirurgia) korral võib suremus tänapäeval olla „kõigest“ 5%.
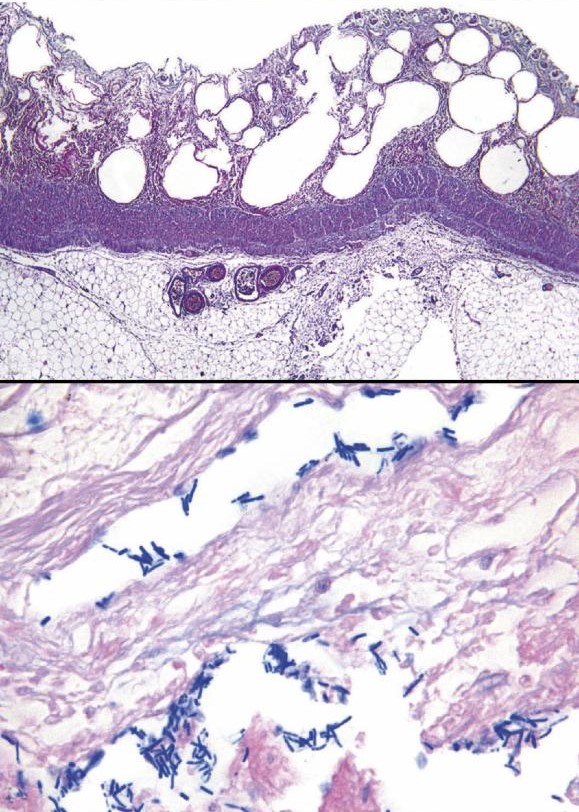
Ülemisel mikroskoobipildil on näha gaasgangreeni kahjustusega soole limaskesta osa. Alumisel pildil on siniste kepikestena märgata gaasgangreeni tekitavaid baktereid Clostridium perfringens. STEFAN KIRCHER, RUPERT WÖSSNER, HANS-KONRAD MÜLLER-HERMELINK, HANS-ULRICH VÖLKER / WIKIPEDIA
Kas eluviisihaigus?
Praegu pööratakse gangreenile tähelepanu eeskätt kui nn eluviisihaiguste tüsistusele. Ohutegurid on suitsetamine, vähene liikumine, ülekaal ja diabeet. Seepärast, aga ka pikeneva keskmise eluea ning sellega kaasnevate sümptomite tõttu diagnoositakse üha enam alajäsemete arterite haigust – seda põeb 8% eurooplastest –, mis võib põhjustada gangreeni. Seega on gangreen endiselt päevakorral, arenenud riikides pakub lahendust ohuolukordade varane diagnoosimine ja ravi.
Ken Kalling (1963) on teadusloolane.